Cukrzyca typu 2 (Dt2) związana jest ze zwiększonym ryzykiem wystąpienia różnych nowotworów. W badaniu opublikowanym na łamach prestiżowego czasopisma Lancet stwierdzono, że 2,1% (ponad 290 tysięcy przypadków) wszystkich nowotworów rozpoznanych w 2012 roku na świecie było bezpośrednio związanych z Dt2. Tymi nowotworami były raki trzustki, trzonu macicy, jajnika i nerki. Rodzi się pytanie czy posiadamy dane naukowe na temat związku pomiędzy Dt2 a rakiem szyjki macicy (RSM)?
Czy kobiety z cukrzycą częściej zapadają na raka szyjki macicy?
W badaniu obejmującym blisko 30 tysięcy kobiet wykazano, że Dt2 była czynnikiem zwiększającym ryzyko wystąpienia RSM. Z kolei w badaniu obejmującym 791 kobiet zakażonych onkogennymi podtypami wirusa HPV (HR-HPV; high risk human paillomavirus) oraz potwierdzonymi cytologicznie zmianami typu HGSIL (zmiany dysplastyczne nabłonka wielowarstwowego płaskiego), w którym oceniano wpływ współwystępowania zaburzeń gospodarki węglowodanowej na ryzyko rozwoju RSM wykazano, że Dt2 istotnie zwiększa to ryzyko. Mechanizmami, które mogą tłumaczyć niekorzystne efekty cukrzycy są hiperinsulinemia nasilająca proliferację komórek (przy jednoczesnym zmniejszeniu apoptozy), glukotoksyczność podwyższonego stężenia glukozy w osoczu oraz stan zapalny związany z inuslinoopornością. Podsumowując, istnieją dowody naukowe wskazujące, że cukrzyca może zwiększać ryzyko RSM.
Czy występowanie cukrzycy u chorych z RSM wpływa na rokowanie?
W zbiorczej analizie obejmującej ponad 11 tysięcy kobiet z RSM wykazano, że współistnienie hiperglikemii pogarszało rokowanie tych chorych i co najważniejsze przyczyniało się do skrócenia długości życia. Wyniki tego badania wskazują, że kontrola glikemii jest nie tylko ważna z powodu profilaktyki powikłań sercowo-naczyniowych, ale także z punktu widzenia onkologicznego. W innym badaniu, obejmującym chorych z wczesną postacią RSM stwierdzono, że współwystępowanie Dt2 zwiększało ryzyko zgonu.
Z kolei w badaniu obejmującym 388 kobiet z RSM, które obserwowano przez 39 miesięcy stwierdzono, że pacjentki z hemoglobiną glikowaną (HbA1C) ³ 7% charakteryzowały się gorszą odpowiedzią na leczenie przeciwnowotworowe, większym ryzykiem nawrotu choroby nowotworowej oraz większym wskaźnikiem umieralności. Warto wspomnieć jeszcze o wynikach badania obejmującego 431 pacjentek, w którym wykazano, że zła kontrola glikemii (HbA1C ³ 7%) przed zabiegiem radykalnej histerektomii była związana z większą śmiertelnością po przeprowadzeniu tego zabiegu. Podsumowując, niewystarczająco kontrolowana cukrzyca pogarsza rokowanie u chorych z RSM.
Czy leczenie przeciwcukrzycowe zmniejsza ryzyko RSM?
W badaniu obejmującym ponad 130 tysięcy kobiet ze świeżo rozpoznaną Dt2 oceniano wpływ leczenia przeciwcukrzycowego z wykorzystaniem metforminy versus innymi lekami przeciwcukrzycowymi na ryzyko wystąpienia RSM. W trakcie obserwacji trwającej średnio 7,2 lat wykazano, że stosowanie metforminy było związane ze statystycznie istotną redukcją ryzyka wystąpienia RSM. Nie można też nie wspomnieć o badaniu obejmującym ponad 1,7 miliona kobiet, oceniającym wpływ stosowania metforminy na ryzyko wystąpienia różnych nowotworów u kobiet, w którym lek ten istotnie zmniejszał prawdopodobieństwo wystąpienia RSM. Metformina zmniejsza produkcję wątrobową glukozy i stopień insulinooporności oraz pobudza komórkowe szlaki sygnałowe hamujące proliferację komórkową, stan zapalny i angiogenezę. W efekcie, metformina będąca podstawowym lekiem stosowanym w leczeniu Dt2 i stanów przedcukrzycowych wykazuje działanie przeciwnowotworowe wobec RSM.
W konkluzji należy stwierdzić, że niekontrolowana cukrzyca zwiększa ryzyko wystąpienia RSM i pogarsza rokowanie u kobiet z już istniejącym RSM. Z tego powodu u chorych z Dt2 należy położyć szczególny nacisk na profilaktykę RSM.
Profilaktyka raka szyjki macicy
Rak szyjki macicy jest na świecie czwartym pod względem częstości występowania nowotworem u kobiet. W zależności od rejonu geograficznego, a ściślej mówiąc wyszczepialności w kierunku wysoce onkogennych podtypów wirusa HPV (human pailloma virus) występowanie RSM pomiędzy często graniczącymi ze sobą państwami znacznie się różni. W Polsce wyszczepialność wynosi aktualnie ok. 7% i dotyczy ona głównie kobiet.
Pierwotna profilaktyka RSM opiera się na szczepieniach przeciw infekcji HPV (wirus ten odpowiada za dysplazje nabłonkowe, które poprzedzają wystąpienie raka). Po pierwsze należy odpowiedzieć na pytanie- kogo szczepimy? Wokół tego tematu przez lata narosło wiele mitów. Często od swoich pacjentek słyszę, że chciałyby się zaszczepić, ale niestety już współżyły i wiedzą, że to niemożliwe [sic!]. Fakt odbycia stosunku płciowego przez pacjentkę nie jest w żadnym stopniu powodem do odmawiania jej szczepienia, ponieważ po pierwsze nie wiemy, czy podczas stosunku doszło do zakażenia wirusem HPV, a po drugie nawet jeżeli tak się stało, to szczepienie jest uzasadnione także w przebiegu infekcji HPV, bowiem prowadzi do zahamowani namnażania wirusa i często do jego eliminacji. Samo szczepienie niestety nie gwarantuje całkowitego bezpieczeństwa onkologicznego, ale zmniejsza ryzyko infekcji wirusem HPV o ponad 75%. Zgodnie z aktualną wiedzą szczepienie powinno dotyczyć zarówno kobiet jak i mężczyzn, u których wirus HPV również wykazuje potencjał onkogenny. Poza RSM wśród raków indukowanych przez wirusa HPV, znajduje się rak odbytu, rak prącia oraz nowotwory głowy i szyi.
Wtórna profilaktyka RSM opiera się na badaniach przesiewowych. Jak powszechnie wiadomo stan przednowotworowy, lub nowotwór wykryty w bardzo wczesnym stadium stwarza krańcowo różne możliwości terapeutyczne, a w konsekwencji jest związany z odmienną prognozą niż zaawansowana choroba nowotworowa w okresie rozsiewu. Szyjka macicy jest strukturą łatwo dostępną podczas badania ginekologicznego bez konieczności naruszania ciągłości powłok skórnych lub stosowania niekomfortowych dla pacjenta technik endoskopowych. Kluczowym punktem w profilaktyce wtórnej jest to, by badanie skryningowe zostało wykonane według rekomendacji międzynarodowych naukowych towarzystw ginekologicznych. Trafiają do mnie pacjentki, które po „prawidłowym” wyniku badania cytologicznego były zapewniane, że wszystko jest w najlepszym porządku i nic im nie grozi, a w rzeczywistości zmiany dysplastyczne w szyjce macicy były tak nasilone, że wymagały pilnego zabiegu operacyjnego. Skąd takie rozbieżności? Musimy pamiętać, że cytologia ginekologiczna to metoda mająca istotne ograniczenia. Materiał cytologiczny pochodzi z zewnętrznych warstw tarczy szyjki macicy i z dystalnego fragmentu kanału szyjki macicy (Fig. 1.).
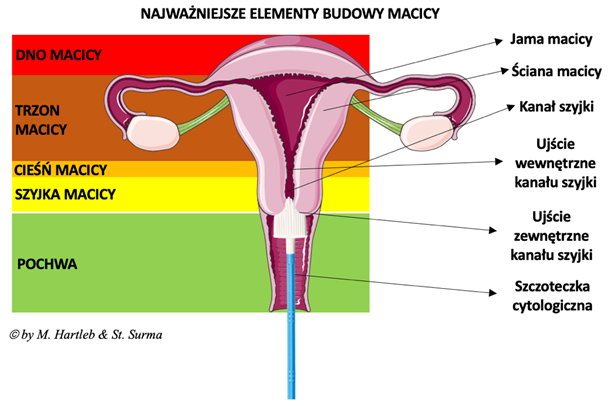
Ryc. 1. Budowa macicy oraz miejsce pobrania materiału do badania cytologicznego.
Taki materiał nawet w badaniu przez doświadczonego cytologa nie pozwala na wykluczenie zmian toczących się w głębszych warstwach nabłonka lub w kryptach gruczołowych. Czy to oznacza, że nasze matki/żony/partnerki/córki nie mogą ustrzec się RSM, jeśli nowotwór ten zacznie się rozwijać poza zasięgiem szczoteczki cytologicznej? Na szczęście nie. Z pomocą przychodzi badanie obecności i genotypowania wirusa HPV odgrywającego kluczową rolę w procesie kancerogenezy. Osobiście od wielu lat korzystam z wytycznych Amerykańskiego Towarzystwa Kolposkopii i Patologii Szyjki Macicy (ASCCP), na których oparte są krajowe wytyczne PTKiPSM dla realizacji oportunistycznego programu skryningowego RSM. Pacjentka zamiast cytologii ginekologicznej ma wykonywany tzw. co-test, który z technicznego punktu widzenia przebiega dokładnie tak samo zwykła cytologia, lecz analizowany jest nie tylko obraz pobranych komórek, ale także obecność infekcji onkogennymi podtypami wirusa HPV. Każda kombinacja wyniku cytologicznego i typu HPV determinuje odmienne zalecenia i sposoby postępowania, których szczegółowy opis wykracza poza ramy niniejszej informacji. Najczęściej spotykany w mojej praktyce wynik wymagający interwencji to LBC- NILM (czyli cytologia bezzmianowa) i HR-HPV 14: podtyp 16/18/31 (jeden, dwa lub trzy z wymienionych). W takich przypadkach postępowanie polega na wykonaniu badania kolposkopowego z biopsją. U około 10% pacjentek zabieg ten wykazuje obecność dysplazji komórkowej, czyli wykrywa zmiany przednowotworowe kwalifikujące się do wycięcia, a czasami nawet już raka szyjki macicy.
Podsumowując, obecnie istnieją możliwości zabezpieczenia się przed wystąpieniem RSM, który jest jednym z najczęściej występujących u kobiet nowotworów złośliwych. Po pierwsze, w razie braku przeciwwskazań należy rozważyć przyjęcie cyklu szczepień przeciw wirusowi HPV, najlepiej dostępną na rynku dziewięciowalentną szczepionką. Po drugie, należy pamiętać o regularnych badaniach profilaktycznych. Aktualnie badania skryningowe zakażenia HPV nie są refundowane, ale są dostępne w zdecydowanej większości placówek niepublicznych. Chrońcie siebie i bliskich!
Autorzy:
Lek. Maciej Hartleb – ginekolog-położnik
Stanisław Surma – student medycyny