Internet jest pełny „cudownych wynalazków” na obniżenie „cukru” we krwi: mikstura o cudownym składzie – imbir, cynamon, kiszony ogórek… Ostatnio przyszedł na szkolenie dietetyczne Pan Bartek, który dopiero pod koniec spotkania szeptem przyznał mi się, że przeczytał w Internecie o musie z selera i cytryny, który ma obniżyć glikemię. Opowiedział cały szczegółowy plan przygotowania tej papki.
Dla mnie najważniejsze było to, że zjada go tylko łyżeczkę dziennie, więc sobie nie zaszkodzi. W Internecie przeczytałam jednak ze zgrozą, że „wywar z selera i cytryny może zastąpić insulinę w leczeniu cukrzycy”. To oczywiście nieprawda, która może opóźnić podjęcie właściwego leczenia przez pacjenta. Odpowiednia dieta bogata w jarzyny jest jednym z kluczowych elementów terapii osób chorych na cukrzycę. Zmiana nawyków żywieniowych nie oznacza jednak, że warzywa lub owoce mogą zastąpić leki.
Seler i soki na jego bazie mogą, w umiarkowanych ilościach, stanowić ważny składnik diety u osób chorych na cukrzycę, nie mogą jednak zastąpić insuliny w leczeniu tej choroby. Warto zauważyć, że spożywanie dużych ilości selera może wywołać dolegliwości żołądkowo-jelitowe, a u osób z zespołem jelita drażliwego nawet bardzo poważne zaburzenia. Co więcej, seler jest bogaty w sód, więc zbyt częste spożywanie tego warzywa może prowadzić do problemów, np. z nadciśnieniem. Pan Bartek przyznał się równocześnie, że raz bierze insulinę długodziałającą, a raz nie bierze tego leku. O tym musiałam poinformować Panią diabetolog, która wcześniej zwiększała pacjentowi dawki insuliny, bo miał glikemię powyżej 200 mg/dl, ale również zdarzały mu się niebezpieczne spadki poziomu glukozy, to były dni kiedy przyjął insulinę w zwiększonej dawce…
Pan Bartek wytłumaczył mi, że jeżeli wieczorem miał glikemię ok. 140 mg/dl to po prostu nie brał tzw. nocnej insuliny. Oczywiście dla osób przyjmujących insulinę bardzo ważnym, jeżeli nie najważniejszym, pomiarem jest ten przed snem. Spadek poziomu glukozy w nocy jest bardzo niebezpieczny. Zwykle zaleca się, że jeżeli glikemia wieczorem jest niższa niż 140-150 mg/dl (te wartości ustala diabetolog), to przed snem należy spożyć dodatkową przekąskę, np. kawałek chleba z twarożkiem.
Zapobiegamy w ten sposób wystąpieniu groźnej hipoglikemii między kolacją a śniadaniem. Zawsze jednak trzeba wziąć zalecaną dawkę insuliny długodziałającej, która zapewni utrzymanie poziomu glukozy na właściwym poziomie przez cały dzień. Długodziałające (tzw. bezszczytowe) analogi insulin zapewniają utrzymanie przez całą dobę niemal jednakowego stężenia insuliny w organizmie. Ważnym wskazaniem do ich stosowania jest też hiperglikemia występująca w godzinach porannych, czyli tzw. „zjawisko brzasku”.
Dlatego „eksperymenty” Pana Bartka z insuliną długodziałającą są tak niebezpieczne. Bardzo często rysuję pacjentom wykres pokazujący, jak działa przyjmowana przez nich insulina, ponieważ rozumienie czasu jej działania pozwala uniknąć wielu groźnych dla zdrowia błędów. Insulinę bazową przyjmujemy niezależnie od posiłków. Ma ona zapewnić nam prawidłowe glikemie w nocy oraz między posiłkami. Niektórzy pacjenci z cukrzycą typu 2 przyjmują wyłącznie insulinę długodziałającą. Inni muszą dodatkowo dołożyć do niej iniekcje na posiłki. Taki rodzaj leczenia nazywamy intensywną insulinoterapią. Insuliny nie przyjmujemy tylko wtedy, gdy glikemia jest za wysoka, odpowiednie jej dawki należy podawać także przy normoglikemii po to, aby nie dochodziło do niekorzystnych wahań poziomu cukru we krwi.
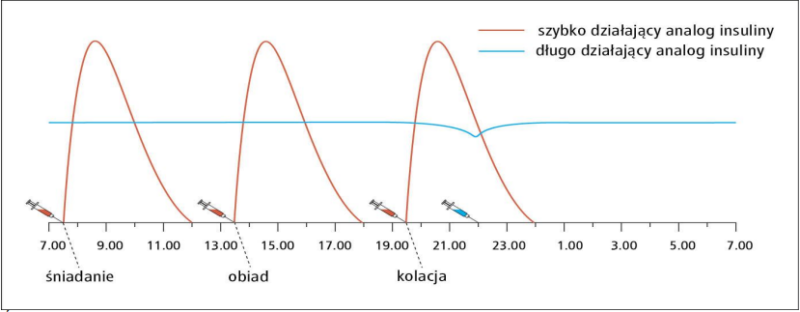
Źródło: https://lekarz.mp.pl/interna/table/B16.13.1-3.
Mgr Ewa Dygaszewicz
Dietetyczka i edukatorka diabetologiczna
Prezes Pomorskiego Oddziału Wojewódzkiego PSD




