Witamina, czy może hormon?
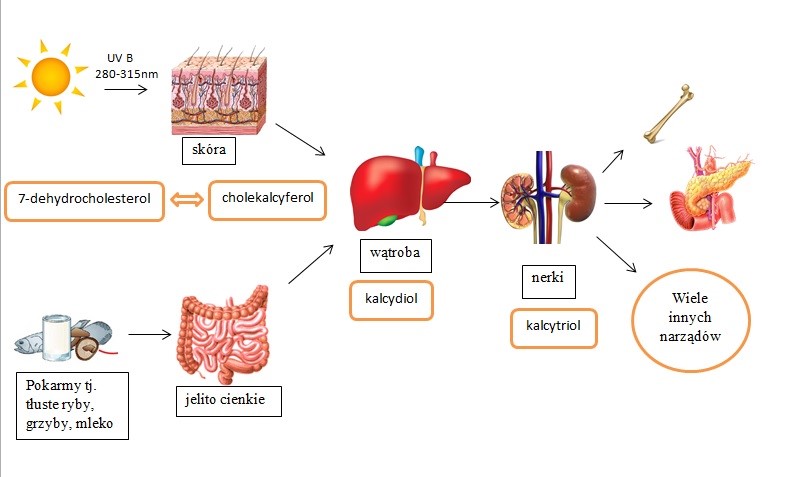
Aby odpowiedzieć na to pytanie warto odnieść się do definicji tych pojęć. Witaminy to związki chemiczne niezbędne do prawidłowego funkcjonowania organizmu, lecz przez niego nie wytwarzane. Z tego powodu muszą być dostarczane z pożywieniem, bądź suplementowane. Jak widać na poniższej rycinie witaminę D możemy pozyskać z dwóch źródeł; zsyntetyzować w komórkach skóry (80%), bądź otrzymać wraz z pożywieniem (20%). Tym samym, zdolność do samodzielnego wytworzenia podważa przynależność do witamin, a bardziej klasyfikuje ten związek do hormonów, czyli substancji wytwarzanej przez organizm, która koordynuje i reguluje procesy chemiczne. Śledząc szlak przemian witaminy D widzimy, że do jej syntezy konieczny jest udział wielu narządów. Najpierw pod wpływem światła słonecznego UVB, o określonej długości, dochodzi do przekształcenia 7-dehydrocholesterolu w cholekalcyferol. Związek ten jest następnie transportowany do wątroby gdzie przy udziale występującego tam enzymu 25-hydroksylazy dochodzi do przekształcenia w 25-hydroksykalcyferol, czyli kalcydiol. Warto w tym miejscu zaznaczyć że to właśnie kalcydiol jest oznaczany w badaniach laboratoryjnych, ponieważ odzwierciedla zapasy witaminy D w organizmie. Ostatnim etapem syntezy aktywnej formy witaminy jest hydroksylacja kalcydiolu przez 1-α-hydroksylazę w nerkach. W wyniku tej reakcji powstaje aktywna postać witaminy D, czyli kalcytriol (1,25-dihydroksycholekalcyferol).
Ryc.1. Przemiany witaminy D w organizmie człowieka
Europejskie zalecenia uznają za wystarczającą do skórnej syntezy witaminy D ekspozycję na słońce minimum 18% powierzchni skóry (przedramiona i podudzia) w miesiącach od kwietnia do września w godzinach 10.00–15.00, codziennie przez minimum 15 minut, bez stosowania kremów z filtrem [1]. Od października do marca synteza praktycznie nie zachodzi. Promieniowanie potrzebne do syntezy witaminy nie przenika przez szyby, więc nawet w dobrze nasłonecznionych pomieszczeniach zamkniętych skóra nie jest zdolna do syntezy witaminy. Dodatkowo zanieczyszczenie środowiska zmniejsza zdolność wytworzenia witaminy D. Efektywność syntezy zmniejsza się wraz ze starzeniem się skóry, a co ciekawe także ciemniejsza karnacja sprawia, że synteza zachodzi w mniejszym stopniu. Powyższe czynniki sprawiają, że niedobory witaminy mogą dotyczyć znacznej części Polaków. Według dostępnych danych niedobór witaminy D dotyczy 80% populacji w Polsce. Niedobór tej witaminy stwierdza się u każdej grupy wiekowej: dzieci – 70-100%, nastolatki – 95%, w tym 1/3 ma niedobory ciężkie, osoby dorosłe – 80%, kobiety leczone z powodu osteoporozy i stosujące preparaty wapnia – 50% , kobiety w ciąży – 95% [2].
Najczęstsze przyczyny niedoboru witaminy D:
- ograniczona ekspozycja na światło słoneczne
- praca biurowa
- niedostateczna ilość UVB od października do kwietnia w szerokości geograficznej środkowo-europejskiej
- stosowanie filtrów UV latem – krem z filtrem 8 zmniejsza skórną syntezę witaminy D o 97.5%
- zaburzone wchłanianie tłuszczy w jelitach: stany zapalne jelit, choroby wątroby
- leki: glikokortykoidy, leki przeciwpadaczkowe
Witamina D a choroby układu sercowo – naczyniowego
W Europie choroby układu sercowo-naczyniowego odpowiadają za 52% przedwczesnych zgonów wśród kobiet i odpowiednio 42% wśród mężczyzn. Choroby sercowo-naczyniowe są drugą najczęstszą przyczyną zgonów po chorobach nowotworowych [3]. Przypomnienie: choroby układu sercowo – naczyniowego (układu krążenia) to choroby związane z sercem, tętnicami lub żyłami. Przykładami takich chorób są: zawał serca, choroba niedokrwienna serca, miażdżyca, udar mózgu itd.
Związek suplementacji witaminy D z chorobami układu sercowo – naczyniowego (cardiovascular diseases, CVD, s-n) należy rozpatrywać osobno w trzech sytuacjach:
| Sytuacja kliniczna/stężenie | 25-OH-D [nmol/l] | 25-OH-D [ng/ml] |
| 1. Deficyt stęż. wit. D | 0-50 | 0-20 |
| 2. Optimum stęż. wit. D | > 75-125 | > 30-50 |
| 3. Nadmierne stęż. wit. D | > 125 | > 50 |
Tabela 2. Stany kliniczne związane z witaminą D
Sytuacja nr 1
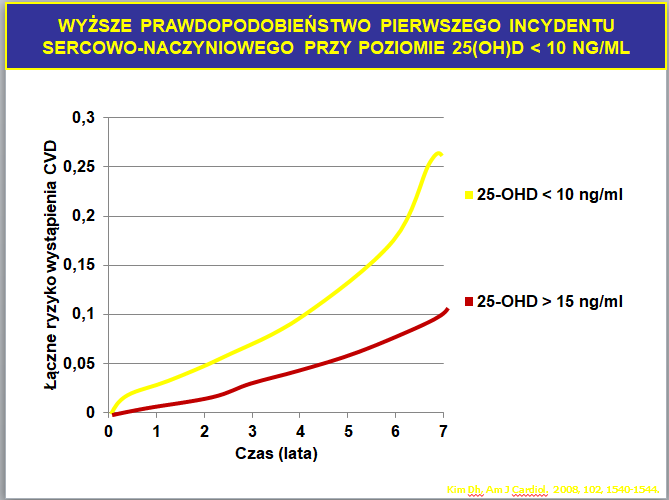
Wiele badań klinicznych potwierdziło dodatnią korelację pomiędzy obniżonym poziomem witaminy D a chorobami układu krążenia. W badaniu przeprowadzonym przez Kim i wsp.[4] wykazano że poziom witaminy D (25-OH-D) poniżej 10 ng/ml jest istotnie związany z ryzykiem wystąpienia pierwszego incydentu sercowo – naczyniowego (ryc.1.)
Ryc.1. Wpływ stężenia 25-OH-D [ng/ml] na ryzyko s-n
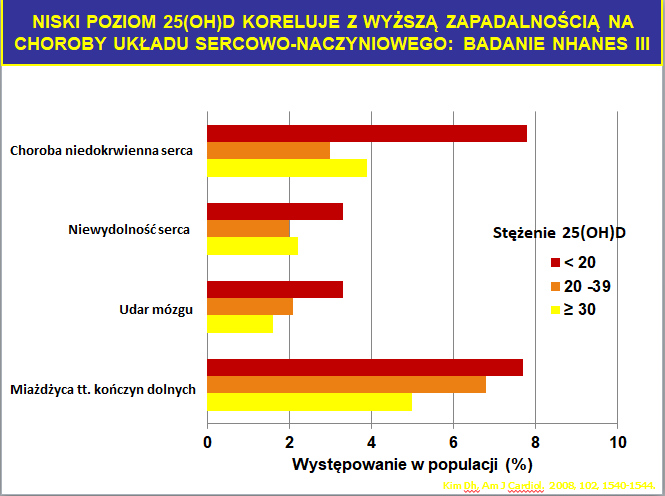
W badaniu NHANES III (National Health and Nutrition Examination Survey III) [5] stwierdzono ponad to że niski poziom 25-OH-D koreluje z większą zapadalnością na choroby układu sercowo – naczyniowego (ryc.2.).
Ryc.2. Wpływ stężenia 25-OH-D [ng/ml] na zapadalność na choroby układu s-n
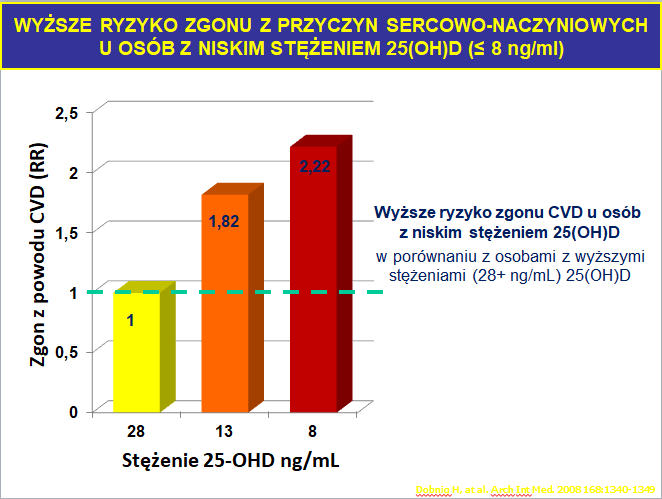
W innym badaniu wykonanym przez Dobnig i wsp. [6] analizowano związek pomiędzy stężeniem witaminy D (28, 13 oraz 8 ng/ml) a występowaniem przedwczesnych zgonów z przyczyn sercowo – naczyniowych. Wykazano, że najwyższe ryzyko zgonu z przyczyn s-n występuje wśród badanych którzy mieli stężenie witaminy D ≤ 8 ng/ml (ryc.3.).
Ryc.3. Związek różnych stężeń 25-OH-D [ng/ml] na ryzyko wystąpienia przedwczesnego zgonu w przyczyn s-n
Analizując wyniki powyższych badań można wysunąć wniosek że suplementacja witaminy D u osób które mają jej stwierdzony niedobór (na podstawie badania laboratoryjnego stężenia 25-OH-D) prawdopodobnie zmniejsza ryzyko wystąpienia: pierwszego incydentu sercowo – naczyniowego, chorób układu krążenia oraz przedwczesnego zgonu w przyczyn s-n [4-6].
Sytuacja nr 2
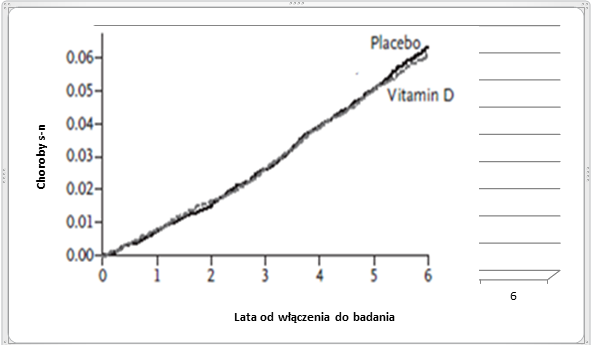
Przeprowadzono bardzo duże badania będące kontynuacją badania VITAL [7], w którym oceniano wpływ suplementacji witaminą D na ryzyko chorób układu sercowo – naczyniowego. Osoby badane (blisko 26 tysięcy) przyjmowały 2000 jednostek (IU) witaminy D na dobę. Po ponad 5-cio letniej obserwacji porównano ilość chorób sercowo – naczyniowych które pojawiły się w okresie obserwacji. Jednoznacznie wykazano, że ryzyko wystąpienia CVD nie różniło się pomiędzy grupą suplementującą witaminę D a grupą przyjmującą placebo.
Ryc.4. Wpływ suplementacji wit. D na ryzyko s-n
Analizując wyniki powyższego badania można stwierdzić że suplementacja witaminą D wśród osób z prawidłowym jej stężeniem we krwi prawdopodobnie nie wpływa na zmniejszenia ryzyka wystąpienia chorób układu krążenia.
Sytuacja nr 3
Jak wykazano powyżej w pewnych sytuacjach witamina D może wykazywać działanie ochronne na układ krążenia, odwrotnie jest w przypadku hiperwitaminozy D w przypadku której dochodzi do zwiększenia ryzyka wystąpienia CVD, kamicy nerkowej oraz ostrej niewydolności nerek. Głównym mechanizmem prowadzącym do większego ryzyka tych schorzeń są właściwości biologiczne witaminy D. Witamina D zwiększa kalcemię i fosfatemię a tym samym podwyższa iloczyn wapniowo – fosforanowy. Nadmierna ilość witaminy D prowadzi do zwiększenia wchłaniania wapnia z jelit oraz zmniejsza wydalanie tego pierwiastka przez nerki. Oba te mechanizmy prowadzą do hiperkalcemii (nadmiar wapnia we krwi: > 2,75 mmol/l). W takiej sytuacji dochodzi do odkładania się nadmiaru wapnia w ścianie naczyń (kalcyfikacja naczyń) co istotnie nasila zmiany miażdżycowe zwiększając ryzyko wystąpienia min. zawału mięśnia sercowego. Nadmiar wapnia może również wytrącać się w postaci kamieni fosforanowo – wapniowych (dodatkowo nasilony przez zwiększenie fosfatemii) lub szczawianowo – wapniowych. W skrajnych sytuacjach nadmiar witaminy D może doprowadzić do ostrej niewydolności nerek. Należy pamiętać, że suplementowanie witaminy D może być niebezpieczne. Dawka suplementu POWINNA być skonsultowana z lekarzem.
Związek witaminy D z cukrzycą typu 2
Zaobserwowano, że niedobór witaminy D przyczynia się do pogorszenia zdolności wydzielania insuliny przez komórki trzustki. Niedobory witaminy D i wapnia zdają się utrudniać kontrolę glikemii (prawidłowego stężenia glukozy we krwi), a utrzymanie prawidłowego stężenia tych substancji może być niezbędna do metabolizmu glukozy. Dodatkowo analiza dużego badania The Nurse Health Study wykazała zwiększone ryzyko rozwoju cukrzycy typu 2 u kobiet z niskim stężeniem witaminy D. Przyjmowanie przez nie dawki witaminy D (800 IU) i wapnia (1000 mg) pozwalały na redukcję ryzyka rozwoju cukrzycy typu 2 aż o 33% [8]. Nie we wszystkich badaniach potwierdzono związek między suplementacją witaminy D i wapnia na redukcję ryzyka wystąpienia cukrzycy typu 2. Wyniki pozostają wciąż niespójne [9]. Podsumowując w badaniach potwierdzony został pozytywny związek między stężeniem witaminy D i wrażliwością komórek na insulinę, natomiast niedobór witaminy wykazuje negatywny wpływ na funkcjonowanie komórek beta trzustki [10].
Związek witaminy D z cukrzycą typu 1
Liczne badania wykazały, że cukrzyca typu 1 występuje znacznie częściej na północnych szerokościach geograficznych, co jest związane z mniejszym nasłonecznieniem i tym samym mniejszą zdolnością do syntezy witaminy D [11]. Dodatkowo, trwające ponad 30 lat, badanie przeprowadzone w Finlandii przez Hypponen i wsp. wykazało, że u dzieci, którym przez pierwszy rok życia suplementowano witaminę D ryzyko wystąpienie cukrzycy typu 1 zmniejszyło się o 80%. Udowodniono tym samym, że niedobór witaminy D jest związany ze zwiększoną częstością występowania cukrzycy typu 1 [12]. Może to mieć uzasadnienie ze względu na fakt, że witamina D reguluje funkcję układu immunologicznego(odpornościowego)tj. spowolnienia namnażanie limfocytów i hamuje aktywność i wytwarzanie białek prozapalnych co ogranicza rozwój reakcji autoimmunologicznej i niszczenie komórek beta trzustki, które odpowiadają za wydzielanie insuliny. Nie potwierdzono jednak, by witamina D poprawiała skuteczność leczenia już rozpoznanej cukrzycy typu 1. Potwierdzono natomiast, że utrzymanie odpowiedniego stężenia witaminy D podczas ciąży, karmienia, okresu niemowlęctwa i dzieciństwa zapobiega rozwojowi cukrzycy typu 1 [13].
Jaka jest tak naprawdę norma stężenia witaminy D we krwi?
Obecnie przyjęta norma witaminy D wyrażona jako stężenia 25-OH-D wynosi 30 – 50 ng/ml. W jaki sposób ustalono właśnie taką wartość laboratoryjną? W zaleceniach dotyczących zakresu norm i wskazań do suplementacji witaminy D czytamy, że poziom 25-OH-D > 30 ng/ml zapewnia najmniejszą ilość wydzielanego przez przytarczycę parathormonu (PTH) przy jednoczesnym najbardziej efektywnym wchłanianiu jonów Ca2+ w jelitach [14]. To właśnie ta obserwacja przyczyniła się do ustalenia takich norm 25-OH-D. Analiza wyników badań poświęconych temu zagadnieniu otwiera dyskusje o rzeczywistych normach witaminy D w organizmie człowieka. W badaniu przeprowadzonym na ludziach przez Rosen CJ. i wsp. wykazano, że najmniejszy poziom wydzielania PTH odbywa się przy stężeniu 25-OH-D wynoszącym 15-20 ng/ml, natomiast zmniejszenie wchłaniania jonów Ca2+ odbywa się przy stężeniu 25-OH-D < 7 ng/ml, a nie < 30 ng/ml jak wskazują wytyczne [15]. W świetle powyższych danych należy pamiętać aby ostrożnie podchodzić do sztywno przyjętych norm laboratoryjnych.
Kto powinien badać poziom witaminy D?
Wiele sytuacji klinicznych jest podstawą do wykonania przesiewowych badań mających na celu określenie poziomu witaminy D. Grupami, u których wskazana są badania przesiewowe wykrywające niedobory witaminy D są osoby z chorobami tj.: [16]
- Osoby starsze z wywiadem upadków
- Osoby starsze z wywiadem złamań nieurazowych
- Otyłość (BMI >30 kg/m2)
- Przyjmujący leki tj. Przeciwdrgawkowe, Glikokortykosteroidy, Antyretrowirusowe, Przeciwgrzybicze, Cholestyramina
- Krzywica
- Osteomalacja
- PChN (Przewlekła Choroba Nerek)
- Niewydolność wątroby
- Zespoły złego wchłaniania
- Nadczynność przytarczyc
- Ciąża i okres karmienia
- W niektórych chłoniakach
- Choroby ziarniniakowe
Autorzy: Julia Strózik, Stanisław Surma
Dr hab. n. med. Aleksander Prejbisz, prof. IK. – konsultacja tekstu
Bibliografia
- Witamina D: Rekomendacje dawkowania w populacji osób zdrowych oraz w grupach ryzyka deficytów – wytyczne dla Europy Środkowej 2013r. Standardy Medyczne/ Pediatria 2013; 10: 573–578.
- Płudowski P et al. Standardy Medyczne 2009; 6:23-41.
- Online: 08.09.2013: Nichols M. EHJ 2013; doi:10.1093/eurheartj/eht356.
- Kim Dh, Am J Cardiol. 2008, 102, 1540-1544.
- NHANES III Study 1988-1994.
- Dobnig H, at al. Arch Int Med. 2008 168:1340-1349.
- JoAnn E. Manson JE., Nancy PH., Cook R. et al. Vitamin D Supplements and Prevention of Cancer and Cardiovascular Disease. NEJM; November 12, 2018.
- Pittas AG, Dawson-Hughes B, Li T, Van Dam RM, Willett WC, Manson JE, Hu FB: Vitamin D and calcium intake in relation to type 2 diabetes in women. Diabetes Care 2006; 29: 650–656.
- Lips P, Eekhoff M, van Schoor N, Oosterwerff M, de Jongh R, Krul-Poel Y, Simsek S. Vitamin D and type 2 diabetes. J Steroid Biochem Mol Biol. 2017 Oct;173:280-285.
- Chiu K.C., Chu A., Go V.L. i wsp. Hypovitaminosis D is associated with insulin resistance and beta cell dysfunction. Am. J. Clin. 2004; 79: 820–825.
- Mohr SB, Garland CF, Gorham ED, Garland FC: The association between ultraviolet B irradiance, vitamin D status, and incidence rates of type 1 diabetes in 51 regions worldwide. Diabetologia 2008; 51:1391–1398.
- Hypponen E, Laara E, Reunanen A, Jarvelin MR, Virtanen SM: Intake of vitamin D and risk of type I diabetes: a birth-cohort study. Lancet 358:1500–1503, 2001
- Gregory JM, Lilley JS, Misfeldt AA, Buscariollo DL, Russell WE, Moore DJ: Incorporating type 1 diabetes prevention into clinical practice. Clinical Diabetes 2010; 28:61–70.
- Walicka M. i wsp. Post N Med 2012;1:14-22.
- Rosen C.J. J Clin Endocrinol Metab 2012;97:1146-1152.
- J Clin Endocrinol Metab. 2011;96:1911–30.